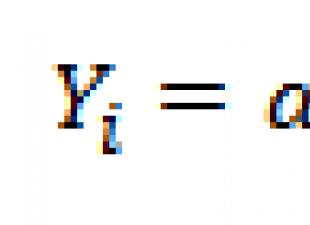OBIECTIVELE lECŢIEI: O1 - Să caracterizeze perioada de nou –născut
O2 – Să definească noţiune de nou-nascut
prematur
O3 – Să numească gradele prematurităţii
O4 – Să enumere factorii de risc
O5 – Să numească semnele nou-născutului
prematur.
O6 – Să enumere criterii de externare
O7 – Să efectueze toaleta matinală, intimă, băiţa
igienică.
linguriţa, cănuţa.
O9 – Să expună tehnica vaccinării BCG, HVB.
O10 – Să efectuieze proba suptului.
ОПРЕДЕЛЕНИЕ
70-75% детской смертности составляютнедоношенные дети поэтому главной
задачей мед. работников является
предотвращение рождение недоношенных
детей.
Согласно ВОЗ ребенок
считается недоношенным, если ребенок
родился живым, с сроком гестации до 37
недель (менее 258 дней), с массой при
рождении менее 2500 грамм.
Степени недоношенности
1 степень(2500-2001; 36-34 недель)2степень(2000-1501; 34-30 недель)
3 степень(1500-1001; 30-28 недель)
4 степень(менее 1000;менее 28 недель)
Факторы риска для рождения недоношенных детей и с низкой массой.
I. Факторы риска (социальные):1.Низкий социальный уровень
2.Профессиональные болезни родителей
3.Недостаточное питание
4.Вредные привычки родителей
(токсикомания, алкоголизм, наркомания,
курение)
Факторы риска, связанные с мамой:
Аборты до данной беременностиБесплодие до данной беременности
Артериальная гипертензия у беременной более
140/90
Масса тела у мамы до беременности менее 50 кг.
Гормональные дисфункции
Эмоциональные стрессы во время беременности Венерические болезни во время беременности
Угроза выкидыша
Инфекционные болезни у мамы
Декомпенсированные кардиопатии
Тяжелая анемия беременной
Кровотечения во время беременности
Возраст младше 18 лет и старше 35 лет
Факторы риска связанные с плодом:
Аномальное предлежаниеГенетические факторы
Хромосомные болезни
Врожденные аномалии
Гормональные дисфункции
Многоплодие
Преждевременный разрыв амниотической
оболочки
Несовместимость матери и плода по группе крови
АВО и резусу.
Факторы, связанные с плацентой:
Морфологические аномалии в структуреГипоплазия плаценты
Плацента с кальцификатами
Маточно-плацентарная недостаточность.
Определение гестационного возраста:
Менструальные данные мамыУЗИ
Клиническое обследование
новорожденного.
Анатомо-физиологическая характеристика недоношенного ребенка.
Тело непропорционально, конечности и шеякороткие
Голова большая, составляет 1/3 от длины, кости
черепа мягкие, швы открыты, открыты роднички
латеральные.
Лицо маленькое, треугольное, рот большой,
подбородок острый
Шея тонкая
Грудная клетка узкая Живот объемнее, чем грудная клетка
Пуповина тоньше, расположена ниже
Кожа красная, тонкая, блестящая, отечная покрыта
«лануго» на спине, конечности, лоб, щеки.
Подкожно-жировая клетчатка слабо развита
Ногти тонкие не покрывают ногтевое ложе
Ушные раковины мягкие, с недоразвитой хрящевой
тканью
Наружные половые органы недоразвиты
у девочек большие половые губы не покрывают
малые.
у мальчиков мошонка недоразвита, маленькая,
яички не опущены в мошонку.
Функциональные особенности недоношенного ребенка.
Недоношенный сонлив, гиподинамичен,крик слабый, мышечный тонус снижен,
рефлексы слабые или отсутствуют.
Дыхание нерегулярное поверхностное,
брюшного типа, с кризами апнее.
Мышцы дыхательные недоразвиты, поэтому
ЖЕЛ у недоношенных детей очень
маленькая. Нижние сегменты слабо
вентилируются. Из-за недостатка
сурфактанта. ССС. АД очень низкое 45/20 мм. рт. ст. в первые
10 дней, далее растет 70/45.
ЧСС 120-160 в минуту, а пульс 60 в минуту,
поэтому конечности холодные и цианотичные на
ощуп.
ЖКТ. Рефлексы глотания и сосания слабо
развиты. Секреция слюны снижено, поэтому
слизистая рта очень сухая. Кардиальная часть
слабо развита, поэтому часто встречаются
регургитации.
Функция печени недоразвита. Депо гликогена
в печени снижено, поэтому у недоношенных
быстро возникают состояния гипогликемии. Так же снижена секреция протромбина, что
приводит к геморрагическому синдрому у
недоношенных детей.
У недоношенных несовершенна и система
терморегуляции, что приводит к быстрым
переохлаждениям.
Несовершенна и функция почек, снижена
фильтрационная функция.
Недоразвита иммунная система, поэтому
восприимчивость к инфекциям большая.
Инфекционные болезни у них протекают тяжелее
Особенности ухода за недоношенными детьми.
Температура воздуха26-28%, влажность60%
Теплая одежда
Реанимационный столик
Поток кислорода
Согретый инкубатор
Электрический нагреватель.
Преимущества инкубаторов:
Обеспечивают чистую, теплую среду смониторингом температуры, влажности.
Обеспечивает температурный комфорт,
строгий контроль влажности и подачи
кислорода.
Инкубаторы используются для ухода за
недоношенными и с маленькой массой при
рождении сохраняя оптимальную
температуру.
Устанавливается необходимая температура
для возраста и массы. Вакцинация.
Недоношенных детей вакцинируют только тогда,
когда их масса достигает 2500 грамм.
Условия выписки недоношенного ребенка:
Ребенок дышит хорошо и без других патологии
Температура тела 36,5-37,5
Ребенок хорошо сосет грудь
Хорошо набирает в весе (не менее 15мг. /кг. в
день)
Мама способна ухаживать за ребенком.
Питание недоношенных детей.
Если вес ребенка составляет от 1,75-2,5 кг.ребенка разрешается кормить грудью, если он не
может сосать используйте сцеженное молоко.
Если вес ребенка от 1,5-1,749 кг. кормим
сцеженным молоком с помощью кружки и ложки.
Если ребенок весит от 1,2-1,49 кг. кормим ребенка
сцеженным молоком с помощью назогастрального
зонда.
Патология недоношенных детей. Новорожденные группы риска. Выполнила Павлиди Христина мл-504 Преподаватель Петрук Н.И. РУДН Москва 2012г Доношенный - новорожденный ребенок гестационного возраста 38 – 41 недель. Как правило такой ребенок функционально зрел и способен жить во внеутробнных условиях. Недоношенным ребенком считается тот который родился от 22-й по 37 неделями развития с явными признаками жизни. ПРИЧИНЫ НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ. Расстройство эндокринной функции матери (дисфункция яичников,надпочечников, щитовидной и поджелудочной желез). Врожденные пороки развития матки. Предшествующие аборты. Многоплодная беременность. Экстрагенитальные и гинекологические заболевании. Вредные привычки матери (курение, алкоголь, наркотики и т.д) Иммунологические конфликты. Физические и психические травмы. Генитальный инфантилизм. КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА НЕДОНОШЕННОГО РЕБЕНКА. Поза недоношенного ребенка напоминает позу эмбриона. Масса тела 2500 г и менее. Длина 45 см и менее. Ог и Огр меньше соответствующих покозателеи доношенных детей. Кожа морщиниста, темно-красного цвета,подкожный жировой слой не выражен. Кости свода мягкие,роднички и швы открыты. Ядра окостенения головки бедренной кости не обнаруживаются. Половые органы: у мальчиков яички не опущены в мошонку,у девочек большие половые губы не прикрывают малые и клитор. Функциональная незрелость органов и систем. РАЗНИЦА МЕЖДУ ДОНОШЕННЫМ И НЕДОНОШЕННЫМ РЕБЕНКОМ. Внутренние органы и системы незрелые. У недоношенных и «маловесных» детей защитные силы организма более слабы и несовершенны. Период адаптации к внешнему миру протекает у них напряженнее, чем у доношенных. В связи с этим неблагоприятные воздействия переносятся малышами особенно остро. Часто на этом фоне развивается патология. Заболевания, не представляющие опасности для других детей, у недоношенных и «маловесных» протекают тяжелее. Во время родов, даже протекающих без осложнений, головной мозг малыша испытывает большие нагрузки. Давление на оболочки может быть настолько сильным, что развивается нарушение кровообращения, это может привести к кровоизлияниям в головной мозг. У недоношенных малышей незрелость головного мозга часто сопровождается гипоксией, травматичными родами, недостатком кроветворного витамина К, что также нередко приводит к кровоизлияниям и инсультам головного мозга. Нарушение мозгового кровообращения может привести к поражениям структур головного мозга. На этом фоне возможно формирование детского церебрального паралича. При кровоизлияниях легкой степени «лопаются» стенки мелких сосудов и это может приводить к повышению внутричерепного давления. Внутричерепное давление повышается из-за избыточного образования жидкости в желудочках мозга, которая давит на окружающие ткани. При небольших кровоизлияниях, состояние в большинстве случаев быстро компенсируется, отток жидкости из желудочков нормализуется, и кровоизлияния бесследно рассасываются. Тяжелые кровоизлияния, когда «рвутся» крупные сосуды и кровь заполняет все мозговые желудочки, вызывают значительно более серьезные последствия, приводят к: гидроцефалии, судорогам, задержке развития, двигательным нарушениям. Такие дети нуждаются в постоянной помощи неонатолога, невропатолога и других специалистов, в частности контроля со стороны нейросенсорных органов (слух и зрение), так как могут быть повреждены именно эти зоны мозга. Как известно, закладка структур головного мозга происходит на раннем этапе внутриутробного развития. Недоношенный ребенок рождается со сформированными отделами нервной системы, но при этом нервная система незрелая и часто не способна осуществлять правильную регуляцию всех органов и систем. Требуется время. В первые дни малыш не умеет самостоятельно сосать, потому что нервный импульс не передается правильно к мышцам, которые участвуют в сосании. Ребенка долго кормят через зонд, пока сосательный рефлекс не сформируется. Очень часто такие дети, уже научившись сосать, плохо глотают. Дети, которые длительно вскармливались через зонд и долго находившиеся на искусственной вентиляции, обычно поздно начинают говорить, неправильно произносят звуки потому что рефлексы, регулирующие тонус мышц, участвующих в произношении звуков очень долго формируются. Поэтому практически всем глубоко недоношенным детям требуется помощь логопеда. Причем логопедические занятия необходимы еще до того, как ребенок начнет говорить, для того чтобы нормализовать тонус мышц языка, сформировать правильное развитие речевой мускулатуры. Хирург-ортопед осматривает всех новорожденных не реже 4 раз (в возрасте 1, 3, 6 и 13 месяцев). Такой контроль позволяет вовремя обнаружить нередко встречающуюся у недоношенных, патологию, как дисплазия (недоразвитие) суставов. У детей с повреждениями нервной системы снижены двигательная активность и тонус мышц, слабо выражены рефлексы. Может, наоборот, наблюдаться возбуждение. Нередко у недоношенных встречается судорожный синдром. Для диагностики неврологических нарушений у малышей широко применяется метод УЗИ головного мозга (НСГ). Если у ребенка имеются факторы риска тяжелой патологии центральной нервной системы, ему необходимы активное лечение и последующее наблюдение невропатолога. У недоношенных детей дыхательная система также незрелая. Наблюдается недостаточное развитие легочной ткани и ее кровоснабжение. Чаще у недоношенных детей развивается анемия, рахит. всех. Дети подвержены инфекционным заболеваниям, часто болеют простудой, отитом и др. Анемия является одной из наиболее частых патологий у детей раннего возраста. Около 20% доношенных детей страдают данным заболеванием, а среди недоношенных на первом году жизни анемия развивается практически у При этом тяжесть анемии тем выше, чем меньше гестационный возраст ре6енка. В первые месяцы жизни у недоношенных детей с очень низкой массой тела при рождении (менее 1500 г) и гестационным возрастом менее 30 нед. тяжелая анемия, требующая переливание эритроцитарной массы, составляет до 90%. Всем недоношенным детям проводится аудиологический скрининг, так как повышен риск нарушений слуха, в связи с поражением нервной системы. Так же все недоношенные малыши в обязательном порядке осматриваются офтальмологом. Первый осмотр проводят в возрасте старше 4-6 недель, и далее 1 раз в три месяца. Наблюдение окулиста необходимо для выявления ретинопатии недоношенных. Ретинопатия недоношенных - заболевание глаз недоношенных детей, часто приводящее к безвозвратной потере зрительных функций. Основным проявлением ретинопатии недоношенных является остановка нормального образования сосудов, прорастание их непосредственно внутрь глаза в стекловидное тело. Рост сосудистой и вслед за ней молодой соединительной ткани вызывает натяжение и отслойку сетчатки. НОВОРОЖДЕНЫЕ ГРУППЫ РИСКА Группа риска 1. По патологии центральной нервной системы Группа риска 2. По возникновению гнойно - воспалительных заболеваний Группа риска 3. По анемии Группа риска 4-5. По хроническим расстройствам питания (гипотрофии, паратрофии) Группа риска 6. По рахиту Группа риска 7. По формированию пороков развития тканей временных и постоянных зубов, кариеса и аномалий прикуса Группа риска 8. По синдрому увеличения вилочковой железы Группа риска 9. По синдрому внезапной смерти (ВНС) Группа риска 10. Дети с проявлениями экссудативно-катарального диатеза. Группа риска 11. Дети с проявлениями лимфатико-гипопластического диатеза Группа риска 12. Дети с проявлениями нервно - артритического диатеза. Группа риска 13. Дети из социально неблагополучных семей** Группа риска 1. По патологии центральной нервной системы Частота осмотров специалистами: Педиатр на 1 году ежемесячно. Невропатолог по показаниям. Дети II Б гр. здоровья - педиатр ежемесячно, невропатолог в 1,3,6 мес. По показаниям - окулист, эндокринолог, генетик, логопед, психолог. Особое внимание обращается на: Поза и положение, мышечный тонус, рефлексы, реакция на звук и свет, активность сосания, наличие и характер срыгивания и рвоты, стигмы дисэмбриогенеза, размеры и форму черепа, размеры и состояние швов и родничков, нарушение сна, "тревожные" патологические неврологические симптомы, прибавку в массе, темпы нервно-психического развития. Дополнительные методы исследования: При необходимости нейросонография, рентгенография черепа в 2* проекциях, ЭКГ, биохимический анализ крови на кальций, фосфор, щелочную фосфатазу Группа риска 1. По патологии центральной нервной системы Основные пути оздоровления: Охранительный режим и максимальное пребывание на свежем воздухе, правильный гигиенический уход. При синдроме повышенной нервно-рефлекторной возбудимости - свободное вскармливание, отказ от насильственного кормления. На первом месяце кормить не менее 7 раз в сутки. Психотерапия кормящей женщины, соблюдение техники кормления; первый прикорм в виде молочной каши (при отсутствии паратрофии). Лечебный массаж, гимнастика, водные процедуры. Настойчивые занятия по воспитанию и развитию ребенка. Медикаментозная терапия (фенобарбитал и др.) и фитотерапия (сборы из трав: хвощ, мята, пустырник, валериана) - по показаниям. Разрешение прививок комиссионно: педиатр, зав. отделением, невропатолог. При отсутствии патологии ЦНС в течение 6 месяцев ребенок переводится в 1 гр. здоровья. Группа риска 2. По возникновению гнойно воспалительных заболеваний Частота осмотров специалистами: Педиатр первые 7 дней ежедневно, затем в 14, 21 день и в 1 месяц. По показаниям (локализованная гнойная инфекция) - хирург, ЛОР -врач. Особое внимание обращается на: Общее состояние, температура тела, активность сосания, наличие срыгиваний и рвоты: прибавка в массе. Состояние кожи и слизистых, пупочной ранки, пупочных сосудов, состояние лимфоузлов, печени, селезенки и др. внутренних органов; характер стула, мочеиспусканий. Неврологический статус, геморрагические симптомы. Дополнительные методы исследования: Ан. крови в 1, 3, 6, 12 мес. и во время острых интеркуррентных заболеваний. Ан. мочи в 3, 12 мес. и во время интеркуррентных заболеваний. По показаниям - моча по Нечипоренко, на бактериурию, кал на копрограмму, микропейзаж, посев из зева и носа. Группа риска 2. По возникновению гнойно воспалительных заболеваний Основные пути оздоровления: Соблюдение санитарногигиенического режима (влажная уборка помещений не реже 2 раз в день, проветривание, гигиенические ванны, кипячение и проглаживание белья, правильное хранение предметов ухода за ребенком, правильные обработка кожи и пупочной ранки). Рациональное вскармливание, предупреждение запоров и дисфункций кишечника. При отсутствии реализации факторов риска до 4х месяцев и заболеваний ребенок может быть переведен в первую группу здоровья. Группа риска 3. По анемии Частота осмотров специалистами: Педиатр на первом году ежемесячно. Особое внимание обращается на: Общее состояние, вялость, ухудшение аппетита, правильность вскармливания, бледность кожных покровов, слизистых, состояние желудочнокишечного тракта, показатели гемограммы (гемоглобин не ниже 200 г/л у детей 1-2 мес. и 110 г/л в З-12мес). Дополнительные методы исследования: Анализ крови доношенным детям 1 раз в 3 мес., недоношенным ежемесячно. Группа риска 3. По анемии Основные пути оздоровления: Рациональное питание, исключение перекорма молочными и мучными продуктами. Введение овощного пюре с 4 мес., фруктовых соков богатых вит. С, яичного желтка, гомогенизированного пюре с мясом или печенью - с 5 месяцев Профилактические дозы препаратов железа - 2-4 мг/кг элементарного железа в сутки с 3-х месячного возраста до введения в питание мясных продуктов. Особое внимание уделяется достаточному пребыванию на свежем воздухе, массажу, гимнастике. При отсутствии анемии, нормальном нервно-психическом и физическом развитии, отсутствии др. факторов риска дети к 1 году могут быть переведены в 1 гр. здоровья. Группа риска 4-5. По хроническим расстройствам питания (гипотрофии, паратрофии) Частота осмотров специалистами: Педиатр 1 раз в мес. Дети ПБ группы здоровья с 1 до 3-6 мес. осматриваются 1 раз в 2 недели, затем 1 раз в мес. Невропатолог- в 1, 6, 12 мес. Др. специалисты в декретированные сроки. Эндокринолог по показаниям. Особое внимание обращается на: Аппетит, наличие срыгиваний и рвоты, эмоциональный тонус. Динамику физического развития, состояние кожи, её эластичность, тургор тканей, выраженность подкожно-жирового слоя, пастозность. Состояние лимфоузлов и вилочковой железы, ЦНС, температуру тела, появление очагов инфекции. Дополнительные методы исследования: Антропометрия ежемесячно, общий анализ крови 1 раз в 3 мес. Общий анализ мочи в 3 и 12 мес., копрограмма. По показаниям кал на микропейзаж, активность трипсина, тест с Дексилозой, определение натрия в поте (проба с пилокарпином). При отягощенном семейном анамнезе по сахарному диабету- сахар крови 1 раз в 3 мес. (можно чередовать с определением в моче). Группа риска 4-5. По хроническим расстройствам питания (гипотрофии, паратрофии) Основные пути оздоровления: Устранение причин, способствующих развитию хронических расстройств питания. Рациональное вскармливание. Закаливающие процедуры, массаж, гимнастика, достаточное пребывание на свежем воздухе, рациональный уход за ребенком. Обеспечение семьи весами. Группа риска 6. По рахиту Частота осмотров специалистами: Осмотры педиатра и врачей специалистов в декретированные сроки. По показаниям хирург-ортопед, нефролог Особое внимание обращается на: Состояние костно-мышечной системы: размеры большого и малого родничков, состояние их краев: наличие размягчения и деформации костей черепа, грудной клетки, ребер, конечностей; тонус мышц; сроки и характер прорезывания зубов; развитие моторных навыков и умений; состояние нейровегетативной сферы и внутренних органов и систем: сердечно-сосудистой, органов брюшной полости (печени, селезёнки). Дополнительные методы исследования: Реакция Сулковича 1 раз в месяц. Группа риска 6. По рахиту Основные пути оздоровления: Сбалансированное питание кормящей женщины и ребенка, сохранение естественного вскармливания. При искусственном вскармливании - использовать адаптированные смеси; пребывание на свежем воздухе в летнее время 8-10 часов в сутки, в зимнее - не менее 3-4 часов; массаж ребенку с 1,5 месяцев, гимнастика в сочетании с массажем с 2,5-3 месяцев; профилактика инфекционных заболеваний (острых и хронических). Специфическая профилактика рахита вит. Д проводится доношенным детям с 3-х недельного возраста ежедневно в течение осеннее- зимне- весенних периодов года на 1 -ом и 2-ом году жизни в дозе 1000МЕ. Допускается курсовое назначение витамина Д (3 курса) в течение 2,6,10-го месяцев жизни; на 2-ом году жизни в зимне- весенние периоды года по 2 курса (30 дней каждый) с интервалом между ними не более 3 месяцев. Доза витамина Д на 1 курс колеблется от 60000 до 120000 ME, суточная доза витамина Д составляет от 2000 до 4000 ME. Недоношенным детям в зависимости от срока гестации и установления энтерального питания вит Д назначается с 10-20 дня жизни ежедневно в течение первых 2-х лет, исключая летние месяцы в дозе 400-500-1000 и 1000-2000 ME. При отсутствии признаков рахита на первом году жизни ребенок в возрасте 1 года переводится в I гр. здоровья. Группа риска 7. По формированию пороков развития тканей временных и постоянных зубов, кариеса и аномалий прикуса Частота осмотров специалистами: Педиатр на первом году жизни ежемесячно, по показаниям - стоматолог, ортодонт Особое внимание обращается на: Сроки и порядок прорезывания зубов, смена зубов, состояние поверхности прорезавшихся зубов (наличие налета), активность сосания, появление вредных привычек (сосание пальцев, губ, языка), технику кормления грудью и из бутылочки, позу и положение головы ребенка во время сна, сомкнутость губ. Дополнительные методы исследования: По показаниям рентгенограмма челюстей и ан. крови на содержания кальция, фосфора. Основные пути оздоровления: Сбалансированное питание, исключение подслащенного питья и ограничение приема сладкой пищи. Гигиенический уход за полостью рта. Соблюдение техники кормления, исключение вредных привычек, при выступании нижней челюсти над верхней показано низкое изголовье, если наоборот - высокое изголовье. Следить, чтобы губы ребенка были сомкнуты во время бодрствования и сна. Очищение поверхности прорезавшихся зубов от налета, наложение на них на 2 мин. марлевых полосок, смоченных 10% раствором глюконата кальция (реминерализующая терапия) в течение 10-15 дней каждые 3-4 мес. В первые 6-8 мес. после рождения при сниженном содержании фтора в питьевой воде (ниже 0.8-1.0 мг/л) назначается "Витафтор" по 1 капле / кг в течение 5-6 мес. Группа риска 7. По формированию пороков развития тканей временных и постоянных зубов, кариеса и аномалий прикуса Частота осмотров специалистами: Педиатр на первом году жизни ежемесячно, по показаниям - стоматолог, ортодонт Особое внимание обращается на: Сроки и порядок прорезывания зубов, смена зубов, состояние поверхности прорезавшихся зубов (наличие налета), активность сосания, появление вредных привычек (сосание пальцев, губ, языка), технику кормления грудью и из бутылочки, позу и положение головы ребенка во время сна, сомкнутость губ. Дополнительные методы исследования: По показаниям рентгенограмма челюстей и ан. крови на содержания кальция, фосфора Группа риска 7. По формированию пороков развития тканей временных и постоянных зубов, кариеса и аномалий прикуса Основные пути оздоровления: Сбалансированное питание, исключение подслащенного питья и ограничение приема сладкой пищи. Гигиенический уход за полостью рта. Соблюдение техники кормления, исключение вредных привычек, при выступании нижней челюсти над верхней показано низкое изголовье, если наоборот - высокое изголовье. Следить, чтобы губы ребенка были сомкнуты во время бодрствования и сна. Очищение поверхности прорезавшихся зубов от налета, наложение на них на 2 мин. марлевых полосок, смоченных 10% раствором глюконата кальция (реминерализующая терапия) в течение 10-15 дней каждые 3-4 мес. В первые 6-8 мес. после рождения при сниженном содержании фтора в питьевой воде (ниже 0.8-1.0 мг/л) назначается "Витафтор" по 1 капле / кг в течение 5-6 мес. Группа риска 8. По синдрому увеличения вилочковой железы Частота осмотров специалистами: Педиатр ежемесячно на 1 -ом году жизни и ежеквартально на 2 году. По показаниям консультация эндокринолога, невропатолога, иммунолога, ЛОР - врача. При первичном выявлении тимомегалии - эндокринолог, иммунолог и ЛОР в 2, 3 года. Особое внимание обращается на: Общее состояние, физическое развитие, состояние лимфатических узлов, миндалин, селезенки, наличие аденоидов, размеры сосудистого пучка во 23 межрёберье, признаки сдавления органов средостения (кашель, пероральный цианоз, набухание шейных вен, сосудистая сеть на грудной клетке, осиплость голоса, упорные срыгивания, рвота), симптомы надпочечниковой недостаточности, (пигментация и депигментация, темный оттенок кожи, мышечная гипотония, общая астения, снижение АД, повышенная тяга к соленому), наличие аллергических реакций на прививки, длительный субфебрилитет. Дополнительные методы исследования: По показаниям - рентгенологическое или УЗИ обследование, при выявлении увеличения тимуса рентгенологический или УЗИ контроль каждые 3-6 месяцев, затем ежегодно до нормализации тимуса. Анализ крови в 3, 9, 12 месяцев. По показаниям Т и В лимфоциты, иммуноглобулины, исследование гормональных показателей по назначению эндокринолога. Группа риска 8. По синдрому увеличения вилочковой железы Основные пути оздоровления: Рациональный режим, закаливание. Оптимальное питание, умеренное употребление жиров, углеводов. Санация хронических очагов инфекции, по показаниям гипосенсибилизирующая и иммуномодулирующая терапия. При тяжелых заболеваниях и стрессовых ситуациях (хирургические операции) - заместительная кортикостероидная терапия. При возникновении острых инфекционных заболеваний рекомендуется госпитализация, реже - организуется стационар на дому с ежедневным наблюдением. Снятие с учета после нормализации размеров тимуса. Группа риска 9. По синдрому внезапной смерти (ВНС) Частота осмотров специалистами: Педиатр первые 7 дней ежедневно, на 14, 21 день и в 1 мес., затем 2 раза в месяц до 8 мес. В последующем - 1 раз в месяц. Невропатолог и кардиолог в 1, 3, 6, 9, 12 мес.; иммунолог и эндокринолог в первые 3 мес., а далее - по показаниям. Особое внимание обращается на: Условия ухода за ребенком в семье, отношение к нему родственников, наличие клинических признаков незрелости, тимомегалии, надпочечниковой недостаточности, дисфункции щитовидной и паращитовидной желез, приступов цианоза, апноэ, потери сознания, синдрома рвоты и срыгиваний, вегетативной дисфункции, немотированных приступов беспокойства и возбуждения, синусовой брадикардия, тахикардия, аритмия, нарушения процессов реполяризации, удлинения интервала QT. Дополнительные методы исследования: Определение группы риска по синдрому ВНС (по скрининг-таблице) при проведении первичного патронажа новорожденного. Общий ан. крови и мочи в 1,3 и 12 мес. Нейро-сонография и ЭКГ в первые 3 мес. жизни. По показаниям кардиоинтервалография, холтеровское мониторирование, Эхо-КГ, определение вегетативного статуса. УЗИ тимуса в первые 3 мес. По показаниям УЗИ - др. эндокринных желез. По показаниям компьютерная томография, ЯМР, исследование электролитов крови, иммунологического статуса, гормонального профиля. Группа риска 10. Дети с проявлениями экссудативно-катарального диатеза. Частота осмотров специалистами: Педиатр 1 раз в месяц. В периоды активной иммунизации чаще. По показаниям - аллерголог, дерматолог. Другие специалисты - в декретированные сроки. Особое внимание обращается на: Анамнез (аллергические заболевания в семье, злоупотребление пищевыми аллергенами в последние 3 месяца беременности, прием медикаментов, токсикозы в тяжелой форме, недоношенность и незрелость ребенка, раннее искусственное вскармливание, повторные курсы антибактериальной терапии); состояние кожи и слизистых оболочек, тургор тканей, анализы крови (лейкопения, эозинофилия, лимфоцитоз), мочи (протеинурия, микрогематурия), кала (дисбактериоз), копрограмма (нарушение переваривания пищи). Дополнительные методы исследования: Анализ крови и мочи 1 раз в квартал. По показаниям анализы кала на микропейзаж и копрограмму. Группа риска 10. Дети с проявлениями экссудативно-катарального диатеза. Основные пути оздоровления: Режим антигенного щажения. Исключение из питания кормящей матери облигатных пищевых аллергенов. Борьба за грудное вскармливание. При искусственном вскармливании введение кисломолочных или низколактозных смесей. Применение с целью витаминизаций только свежеприготовленных соков (яблочный, капустный, сливовый). Фитотерапия (отвары череды, тысячелистника, мяты, калины, березового листа, корня солодки и т. д.). При наличии дисбактериоза биопрепараты (бифидум-бактерин, лакто-бактерин; с 6 мес. возраста бификол, колибактерин). Борьба с дисфункцией кишечника (запоры, нарушение кишечного всасывания). Активная иммунизация проводится обычными типами вакцин в декретированные сроки с назначением антигистаминных препаратов за 2-3 дня до и 3-5 дней после прививки. Кроме этого, за 7 дней до и 7 дней после назначаются аскорутин, глютаминовая кислота, витамин Е. Группа риска 11. Дети с проявлениями лимфатико-гипопластического диатеза Частота осмотров специалистами: Кратность наблюдения педиатром индивидуальна. При выраженных проявлениях диатеза наблюдение эндокринолога и иммунолога 2 раза в год в первые 3 года жизни, затем 1 раз в год. Другие специалисты - в декретированные сроки и по показаниям Особое внимание обращается на: Анамнез (избыточное питание беременной, бактериальные заболевания во время беременности, наличие у родителей бронхиальной астмы, аденоидита, хронического тонзиллита, хронического гайморита, сахарного диабета, ожирения); большую массу тела, при рождении, физическое развитие, двигательную и эмоциональную активность, признаки гипокортицизма (вялость во второй половине дня, гипотермия, капельки пота в области лба и пр.), реакцию ребёнка на острые заболевания, проявления лимфопролиферативного синдрома Дополнительные методы исследования: По показаниям - иммунограмма, исследование почечной экскреции 17 ОКС, при подозрении на тимомегалию рентгенограмма грудной клетки; ЭКГ - 2 раза в год. Клинический анализ крови и мочи 1 раз в квартал. По показаниям - сахар крови (при отягощенной наследственности по сахарному диабету) 1 раз в 3 мес. Основные пути оздоровления: Режим по возрасту с исключением сильных психических и физических раздражителей. Индивидуальный уход до 3-х летнего возраста. Естественное вскармливание на первом году жизни. При искусственном вскармливании назначаются кисломолочные смеси. При длительной дисфункции кишечника ограничивают жиры до 4-5 г/кг массы тела. В дальнейшем диета с ограничением легкоусвояемых углеводов и жиров. Показано некоторое ограничение облигатных аллергенов. Питание детей после 3-х лет - по возрасту. Соль не ограничивают, если ребенок испытывает потребность в соленой пище. Медикаментозная терапия детям с тимомегалией назначается курсами 2 раза в год - весной и осенью: 1) короткие курсы десенсибилизирующих средств и трав (ромашка, тысячелистник, почки и соцветия березы, черемша, черника, облепиховое масло и др. 2) щадящая иммуностимуляция в течение 2-х недель (пентоксил, элеутерококк) 3) витамины А; В1,2,5,15;P;C. 4) стимуляция функций коры надпочечников (листья смородины, препараты лакричного корня) на 1-1,5 недели. Адаптогены (настойка женьшеня, пантокрин, золотой корень, заманиха, левзея) при выраженной артериальной гипотонии. Пастозным детям - тироксин. При резко выраженной брадикардии, срыгиваниях, рвоте назначают холинолитики.При наличии симптомов сдавления тимусом жизненно важных органов назначают преднизолон на 7-10 дней. При развитии острой тимусно-надпочечниковой недостаточности - неотложная помощь по общим принципам. Щадящие методы закаливания по индивидуальному плану. Терпеливое отношение к гиперплазии лимфоидной ткани, аденотомия и тонзилэктомия по очень строгим показаниям. Вопрос о вакцинации решается строго индивидуально под прикрытием десенсибилизирующих препаратов. При наличии признаков тимусно-надпочечниковой недостаточности сроки проф. прививок отодвигаются. Группа риска 12. Дети с проявлениями нервно - артритического диатеза. Частота осмотров специалистами: Кратность наблюдения педиатром индивидуальна. Показано наблюдение невропатолога и эндокринолога. Другие специалисты - в декретированные сроки и по показаниям. Особое внимание обращается на: Анамнез (отягощенная наследственность по нарушениям солевого обмена, гастроэнтерологической патологии, эндокринным заболеваниям, мигрени), повышенное использование беременной женщиной (особенно в последний триместр) в пищу продуктов, богатых пуриновыми основаниями, щавелевой и аскорбиновыми кислотами, кофеина, жиров; признаки повышенной нервной возбудимости, характер психического развития, симптомы сенситивной акцентуации характера, интеллект, наличие рвоты, вегетоневроза, артритизма, аллергоидных реакций (отек Квинке, крапивница, астмоидный синдром, аллергодерматоз и пр.), склонность к болевым симптомам (почечная, кишечная колики). Дополнительные методы исследования: Концентрация мочевой кислоты в сыворотке крови, анализ мочи не реже 1 раз в 6 мес. По показаниям - моча на ацетон. Основные пути оздоровления: Режим - охранительный, не увлекаться пытливостью и быстротой психических реакций у этих детей, развивать у них тормозные реакции. Диетотерапия преимущественно молочно-растительная, обогащенная солями калия, повышенное кол-во жидкости (отвар шиповника, сиропы с клюквенным, брусничным вареньем, сок облепихи, яблочный сок). Ограничение пуриновых оснований и некоторое ограничение белка. Исключается или ограничивается телятина, птица, субпродукты; мясо - в отварном виде. Элиминируются колбасы, грибы, бульоны, студень, некоторые овощи (щавель, шпинат, ревень, цвет, капуста), дрожжи, овсяная крупа, полированный рис, соус, бобовые, кофе, какао, крепкий чай, пряности, специи. Диетотерапия в п-д ацетонемических кризов - разгрузочные дни - яблочный, арбузный, картофельный и др. -1 -2 раза в неделю. При ацетонемической рвоте на 10-12 часов голодная пауза, жидкость ч/з рот или парентерально (физ., рингеровский р-ры, 5% р-р глюкозы). Внутрь - молочнокислый натрий. Коррекция РН мочи для профилактики уролитиаза. При кислой реакции - вит. В1 и В6, щелочные минеральные воды, цитратные смеси блемарен, магурлит, солимак, уролит-5 и др. При кислой реакции мочи ниже 5.7 назначают - пепсин 3 раза в день в течение 10 дней. Показаны гимнастика, водные процедуры (ванны, обтирание теплой, затем холодной водой, души). Фитотерапия (корень валерианы, трава пустырника, трава пассифлоры или комбинированные препараты - пассит и велоседан). При усилении невротических реакций - транквилизаторы (сибазон, диазепам, реланиум, седуксен) Курс 10-14 дней.. Активная иммунизация проводится в декретированные сроки. Группа риска 13. Дети из социально неблагополучных семей Частота осмотров специалистами: Педиатр первые 7 дней после выписки из роддома - в 14, 21 день и 1 месяц. С 1 до 6 месяцев -1 раз в две недели, с 6 до 12 месяцев - 1 раз в месяц. По показаниям - чаще. Специалисты - в зависимости от ведущих факторов риска (окулист, логопед, психоневролог, генетик, врач ЛФК). Особое внимание обращается на: Анамнез. Общее состояние. Правильность кормления и ухода за ребенком. Динамику роста, веса, размеров головы, психомоторного развития. Наличие врожденных заболеваний, аномалий развития, стигм дисэмбриогенеза. Особенности поведения и сна. Наличие необходимых для ребенка принадлежностей, игрушек. Основные пути оздоровления: Совместная работа участкового педиатра, юрисконсультов, комиссий охраны материнства и детства и комиссий по делам несовершеннолетних, органов народного образования, внутренних дел, социального обеспечения, администрации и общественных организаций по месту учебы или работы родителей, направленная на оздоровление быта и взаимоотношений в семье.
Недоношенный ребенок: Для недоношенного ребенка характерна диспропорция отдельных частей тела относительно большие по отношению к росту голова и туловище, короткая шея и ноги, низкое расположение пупка. Мозговой череп преобладает над лицевым. Роднички (передний, задний, нередко сосковидный и клиновидный) открыты, черепные швы расходятся. Кости черепа мягкие, податливые, надвигаются одна на другую. Ушные раковины недоразвиты, мягкие. Хрящи носа также недоразвиты.
Диагностические признаки недоношенности: вес тела от 1000 г до 2500 г., рост см, окружность головы – см, окружность грудной клетки – см; функциональная и морфологическая незрелость основных систем органов; снижение соотношения лецитин/сфингомиелин в околоплодных водах, бронхиальном и желудочном аспиратах; внешние признаки незрелости (кожа тонкая, хрящ ушных раковин недоразвит и др.); высокие показатели (фетопротеина; поздний старт созревания защитных морфо- функциональных структур); высокая частота отечного синдрома в первые дни жизни (40%), СДР (60-70%), внутричерепных кровоизлияний, длительная конъюгационная гипербилирубинемия.

Особенности подкожно-жирового слоя: Подкожно-жирового слоя нет. Кожа тонкая, морщинистая, яркого- или темно-красного цвета, иногда глянцевая, блестящая; на лбу, щеках, плечах, спине, бедрах покрыта пушком (лануго). Поскольку кожа тонкая, видно сеть подкожных вен, а сквозь брюшную стенку можно увидеть движение кишок. Сыровидная смазка покрывает не только участки физиологических складок, но и всю поверхность туловища. Ногти на пальцах конечностей развиты плохо, не выходят за край ногтевого ложа.

Недоношенный ребенок: У девочек в связи с недостаточным развитием больших половых губ зияет половая щель, хорошо виден клитор, у мальчиков мошонка ярко-красного цвета, пустая, яичка содержатся в паховых каналах или даже в брюшной полости. Ребенок сонливый, млявый, слабый крик. Движения некоординированные, хаотические. Мышечный тонус снижен. Физиологические рефлексы ослаблены. В глубоко недоношенных детей может отсутствовать глотательный и сосательный рефлексы.

Мероприятия по оказанию медицинской помощи недоношенным детям: 1. Госпитализация женщин с преждевременными родами в специализированные родовые дома. 2. Применение методов осторожного родоразрешения. 3. Создание оптимальных условий для выхаживания недоношенного ребенка в родильном доме (І этап). 4. Создание оптимальных условий для выхаживания здоровых недоношенных детей (II этап) и лечение больных недоношенных детей. 5. Диспансерное наблюдение за недоношенными детьми в условиях детской поликлиники.

Особенности ухода за недоношенным ребенком: В родильном зале за женщиной с преждевременными родами необходим тщательный уход. Роды ведут обычно естественным путем, осторожно, без защиты промежности, обязательно врач-акушер и неонатологии. Особенное внимание следует уделять предупреждению, своевременной диагностике и лечению внутриутробной гипоксии, а также предупреждать охлаждению ребенка. Температура в родильном зале должна быть 2224 °С. Нужно обязательно проводить профилактику асфиксии за Николаевым. Сердцебиение плода в первом периоде выслушивают каждые 15 мин, во II периоде каждые 5 мин.

Уход за недоношенным ребенком: Детям, которые родились в асфиксии, проводят комплекс реанимационных мероприятий (отсасывание слизи, ИВЛ, непрямой массаж сердца, введение в вену пуповины 20 % раствора глюкозы, 10 % раствора кальция хлорида, кокарбоксилазы, этимизола, АТФ, аналептической смеси, преднизолона). Манипуляции, связанные с оживлением недоношенного ребенка, перевязка пуповины, профилактика гонобленореи, первичный туалет, проводят при обязательном дополнительном обогревании его тепловой лампой, на подогретом пеленальном столике. Пеленки, руки акушерки также должны быть теплыми. После восстановления самостоятельного дыхания ребенка сразу передают в отделение новорожденных.

Палаты для недоношенных детей: В палатах родильного дома для выхаживания недоношенных детей (І этап) температура должна быть 2326 °С. Функционально незрелых детей, вес которых меньше, чем 1800 г, помещают в закрытый кувез типа «Инка», «Медикор», где есть возможность поддерживать необходимую температуру, влажность (6570 %) и в случаи необходимости использовать кислород. Детей, вес которых при рождении меньше, чем 1200 г, держат в кувезе, температура в котором на протяжении первой недели становит 36 °С, с 7-го к 12-му дню 35 °С, с 12-го к 15-му дню 34 °С, с 15-го к 20-му дню 33 °С, после 20-го дня 32 °С. Для детей, вес которых становит г, температура соответственно должна быть 35°, 34, 33, 32 °С; для детей, вес которых больше 1500 г, температура с первых дней не должна превышать °С. Длительность пребывания недоношенного ребенка в кувезе зависит от способности его приспосабливаться к условиям внешней среды и обозначается способностью удерживать постоянную температуру тела. В среднем дети, которые имеют вес больше 1200 г, пребывают в кувезе 314 дней, а при весе, меньше, чем 1200 г от 14 до 30 дней. Детей, вес которых больше г, удерживают в открытых кувезах с дополнительным обогреванием грелками (температура воды в грелках 5060 °С) на протяжении первых 56 дней.


Уход за недоношенными детьми: Манипуляции, пеленание, осмотр недоношенных детей в палате нужно проводить при обязательном дополнительном обогревание из строгим соблюдением правил асептики и антисептики. Большое внимание принадлежит профилактике приступов вторичной асфиксии и синдрому дыхательных расстройств. Значительную роль имеет правильное несильное пеленание ребенка, обеспечение максимального покоя, назначение 23 раза в сутки горчичников на грудную клетку, применение кислорода в 4050 % концентрации, этимизола, ингаляции с веществами, которые стабилизируют сурфактант (глицерин 1 мл, гепарин 50 ЕД/кг веса, изотонический раствор натрия хлорида 3 мл) 3 4 раза на протяжении суток. Если у недоношенных детей диагностировано заболевание, проводят лечение их на первом этапе и в специализированных отделениях.

ІІ этап выхаживания недоношенных детей: На II этап выхаживания переводят детей, вес которых на 7-10-й день жизни меньше чем 2000 г. Главные задачи этого этапа: 1) создание оптимальных условий внешней среды; 2) рациональное питание; 3) профилактика рахита и анемии; 4) массаж, ЛФК; 5) лечение разных патологических состояний.

Уход за недоношенными детьми: Особенное внимание приделяется санитарно- гигиеническому режиму и уходу за недоношенными детьми. В палатах температура 2425 °С, делают влажную уборку, проветривание. Купают недоношенных детей в кипяченной воде (температура 3840 °С) в течении 5 мин. После ванны ребенка вытирают сухой пеленкой, пеленают в теплое чистое белье и через мин пеленают повторно. У кувезах глубоко недоношенные дети пребывают до тех пор, пока они самостоятельно не удерживают постоянную температуру тела. Для согревания детей в обычных палатах используют грелки, температура воды в них не должна превышать 60 °С. Одну грелку кладут под одеяло на ноги и две грелки вдоль тела ребенка с обеих сторон сверх одеяла.

Профилактика рахита и анемии в недоношенных детей: Для профилактики рахита с 810-го дня жизни назначают эргокальциферол (витамин D) в масляном или спиртовом растворе по МЕ в сутки на протяжении 25 дней (на курс МЕ) и препараты кальция. Вместо использования эргокальциферола можно провести УФО (25 сеансов). Для профилактики анемии целесообразно ввести в пищевой рацион ребенка с трехнедельного возраста микроэлементы. До грудного молока или смеси один раз в день добавляют миди сульфат (0,01 % раствор по 1 мл/кг веса) и кобальта сульфат (0,001 % раствор по 0,2 мл/кг веса) на протяжении 610 недель. Препараты железа (гемостимулин, лактат железа и др.) назначают с восьминедельного возраста на протяжении 35 мес.

Выхаживание недоношенных детей: При выхаживании недоношенных детей следует считать характерный для них дефицит железа и витаминов. С первых дней жизни им необходимо назначать ретинол, токоферол, тиамин, рибофлавин, пиридоксин, рутин, аскорбиновую и никотиновую кислоты. Недоношенных детей выписывают домой тогда, когда они достигли веса тела г при удовлетворительном общем состоянии.

Уход за недоношенными детьми на участке: Наблюдение за недоношенными детьми на участке должно проводится участковым педиатром с помощью патронажной сестры. Детей, вес которых при рождении ниже 1700 г, медицинская сестра посещает 4 раза в месяц к возрасту 7 месяцев, детей с весом тела больше 1700 г дважды в месяц к 4-м месяцам, а дальше раз в месяц.

Основные принципы диспансеризации недоношенных детей: 1) динамическое наблюдение за физическим и психомоторным развитием; 2) контроль за рациональным вскармливанием; 3) профилактика, ранняя диагностика и лечение рахита, анемии; 4) своевременное выявление и лечение неврологических и ортопедических нарушений.

Питание недоношенных детей: Питание недоношенных детей зависит от возраста, веса тела при рождении, степени зрелости, общего состояния. Первое кормление здоровых недоношенных детей назначают через часов, детям с проявлениями синдрома дыхательных расстройств (СДР)

Питание недоношенных детей: Техника питания обозначается наличием сосательного и глотательного рефлексов и общим состоянием ребенка. Наиболее слабых детей нужно кормить через постоянный полиэтиленовый зонд фабричного производства с округлым гладким концом или через резиновые катетеры 9 и 10. Полиэтиленовый зонд вводят через носовые ходы, резиновый только через рот. При введении зонда в желудок, фиксируют его над верхней губой и на лице лейкопластырем оставляют на 4872 часа, вытягивают, кипятят и в случаи необходимости вставляют опять. Молоко вводят в желудок каплями, после введения всего количества зонд промывают 12 мл 10 % раствора глюкозы. Этот метод кормления используют на первой-второй недели жизни к появлению сосательного рефлекса, после комбинируют одноразовое введение зонда с кормлением с бутылочки, постепенно переходят на кормлениие с бутылочки, а после грудью.

Кормление недоношенных детей: Детей с хорошо выраженым сосательным и глотательным рефлексами, вес тела которых меньше, чем 1700 г, кормить нужно с бутылочки. Если ребенок активно сосет, не срыгивает и не устает при кормлении его можно прикладывать к груди 12 раза в сутки с постепенным переходом на кормление грудью.

Кормление недоношенных детей: Здоровых недоношенных детей, вес тела которых больше 1700 г, нужно как можно раньше прикладывать к груди матери. Кормление грудным молоком проводится при обязательном контрольном взвешивании. Если ребенок высасывает недостаточное количество грудного молока, то нужно докармливать грудным молоком с бутылочки. Наиболее рационально кормить недоношенного ребенка через 3 часа, сначало 8 раз в сутки (без ночного перерыва), а позже 7 раз в сутки (с 6-часовым ночным переривом). Суточное количество молока лучше всего определять за таким методом: в первые сутки кормление детей, которые имеют вес меньше, чем 1500 г, должны получать мл молока; дети, вес которых больше 1500 г мл. В последующие дни суточное количество молока детям, вес которых меньше, чем 1500 г, увеличивают каждый день на 1530 мл, а детям с весом тела больше, чем 1500 г на мл. На й день жизни количество молока, необходимое ребенку в сутки, должно становить 1/5 веса его тела.

Вскармливание недоношенных детей: Женское молоко есть идеальной пищей для недоношенного ребенка, но оно не может заменить потребность в белке, а иногда и в жире детей, что родились весом тела, меньше 2000 г. В этих случаях проводят коррекцию питания смесями. Если нет грудного молока, недоношенным детям можно давать адаптированные смеси (Нан, Нутрилон, «Детолакт»).
24

Cлайд 1
Cлайд 2
 Кто такой неонатолог? Неонатолог - это детский врач, такой же как педиатр, который ведёт наблюдение и осуществляет лечение детей в самом раннем возрасте, как правило, на первом году жизни. Служба катамнеза сформирована для оказания помощи детям с перинатальной патологией и их наблюдения в восстановительном периоде. Врач катамнестического кабинета ориентируются, в основном, на детей до 1 года: недоношенных, маловесных, прошедших курс реанимации и интенсивной терапии, детей с различными отклонениями в развитии. При необходимости наблюдение продолжается до трех лет и больше.
Кто такой неонатолог? Неонатолог - это детский врач, такой же как педиатр, который ведёт наблюдение и осуществляет лечение детей в самом раннем возрасте, как правило, на первом году жизни. Служба катамнеза сформирована для оказания помощи детям с перинатальной патологией и их наблюдения в восстановительном периоде. Врач катамнестического кабинета ориентируются, в основном, на детей до 1 года: недоношенных, маловесных, прошедших курс реанимации и интенсивной терапии, детей с различными отклонениями в развитии. При необходимости наблюдение продолжается до трех лет и больше.
Cлайд 3
 Консультация неонатолога Консультация врача-неонатолога поможет ответить на все интересующие вас вопросы, которые могут возникать у молодых мам довольно часто. Как правильно купать детей, как одевать малыша, сколько времени с ним проводить на свежем воздухе? На консультации у неонатолога врач поможет подобрать молочную смесь, когда невозможно грудное вскармливание. Также врач-специалист даст необходимые рекомендации по проведению массажа и гимнастики, составит индивидуальный график вакцинации для ребёнка.
Консультация неонатолога Консультация врача-неонатолога поможет ответить на все интересующие вас вопросы, которые могут возникать у молодых мам довольно часто. Как правильно купать детей, как одевать малыша, сколько времени с ним проводить на свежем воздухе? На консультации у неонатолога врач поможет подобрать молочную смесь, когда невозможно грудное вскармливание. Также врач-специалист даст необходимые рекомендации по проведению массажа и гимнастики, составит индивидуальный график вакцинации для ребёнка.
Cлайд 4
 Когда обращаются к неонатологу? Если у ребенка имеется следующая патология: -Недоношенность; -Респираторные расстройства; -Постгипоксические поражения ЦНС и других органов; -Внутриутробная гипотрофия и ЗВУР; -Врожденные пороки развития; -Наследственные нарушения обмена веществ; -Гипербилирубинемия; -ГБН; -ВУИ, ранняя неонатальная инфекция; -Заболевания крови; -Другие причины нарушений постнатальной адаптации.
Когда обращаются к неонатологу? Если у ребенка имеется следующая патология: -Недоношенность; -Респираторные расстройства; -Постгипоксические поражения ЦНС и других органов; -Внутриутробная гипотрофия и ЗВУР; -Врожденные пороки развития; -Наследственные нарушения обмена веществ; -Гипербилирубинемия; -ГБН; -ВУИ, ранняя неонатальная инфекция; -Заболевания крови; -Другие причины нарушений постнатальной адаптации.
Cлайд 5
 Что происходит на приеме неонатолога? 1.Врач расспросит маму о её питании и образе жизни, осмотрит ребенка, оценит его внешний вид, симптомы, поведение. 2.Измерит рост, вес и окружность головы ребенка, выслушивает его сердце через стетоскоп, исследует живот, проверит слух и зрение. 3.Посоветует, какому узкому специалисту необходимо показать малыша, в каком возрасте оптимально провести курс массажа и гимнастики; даст рекомендации по закаливанию. 4.Ответит на вопросы как правильно купать, одевать малыша, сколько времени гулять, поможет подобрать молочную смесь, в случае, если грудное вскармливание невозможно. 5.Назначит необходимое обследование и лечение.
Что происходит на приеме неонатолога? 1.Врач расспросит маму о её питании и образе жизни, осмотрит ребенка, оценит его внешний вид, симптомы, поведение. 2.Измерит рост, вес и окружность головы ребенка, выслушивает его сердце через стетоскоп, исследует живот, проверит слух и зрение. 3.Посоветует, какому узкому специалисту необходимо показать малыша, в каком возрасте оптимально провести курс массажа и гимнастики; даст рекомендации по закаливанию. 4.Ответит на вопросы как правильно купать, одевать малыша, сколько времени гулять, поможет подобрать молочную смесь, в случае, если грудное вскармливание невозможно. 5.Назначит необходимое обследование и лечение.
Cлайд 6
 Какие дополнительные обследования может назначить неонатолог? 1.Общий анализ крови. 2.Общий анализ мочи. 3.Анализ кала. 4.Нейросонограмма (УЗИ головного мозга). 5.ЭКГ. 6.УЗИ тазобедренных суставов. 7.Консультации профильных специалистов.
Какие дополнительные обследования может назначить неонатолог? 1.Общий анализ крови. 2.Общий анализ мочи. 3.Анализ кала. 4.Нейросонограмма (УЗИ головного мозга). 5.ЭКГ. 6.УЗИ тазобедренных суставов. 7.Консультации профильных специалистов.
Cлайд 7
 На осмотр одного пациента отводится полчаса. После осмотра ребёнка маме дают подробную выписку с диагнозом и рекомендациями дальнейшего обследования и лечения, которую она вправе передать участковому педиатру в поликлинику по месту жительства
На осмотр одного пациента отводится полчаса. После осмотра ребёнка маме дают подробную выписку с диагнозом и рекомендациями дальнейшего обследования и лечения, которую она вправе передать участковому педиатру в поликлинику по месту жительства
Основным условием успешного выхаживания недоношенных детей является создание отделений II этапа, куда переводят детей на 710-й день жизни с массой тела до 2000 г из родильного дома. Перевод недоношенных новорожденных с I этапа (родильный дом) на II осуществляют после предварительной договоренности на заранее подготовленное место.

Главной задачей отделения является оказание высококвалифицированной неонатологической помощи новорождённым и недоношенным детям, в том числе с экстремально низкой массой тела и очень низкой массой тела, как родившимся в перинатальном центре, так и переведенным из других родовспомогательных учреждений. В отделении широко применяются современные методы выхаживания недоношенных: выхаживание в «гнезде», моделирующем внутриутробное положение плода, метод «кенгуру»-ежедневный близкий контакт «кожа к коже» мамы и малыша, кинезиотерапия. В отделении придерживаются принципа гуманизации медицинской помощи новорожденным – соблюдение охранительного режима (свето- и шумоизоляция, температурный комфорт, минимизация медицинских вмешательств), снижение инвазивности лечебных манипуляций.

Основные принципы диспансеризации недоношенных детей: 1) динамическое наблюдение за физическим и психомоторным развитием; 2) контроль за рациональным вскармливанием; 3) профилактика, ранняя диагностика и лечение рахита, анемии; 4) своевременное выявление и лечение неврологических и ортопедических нарушений.

В структуре отделения выделяют ряд помещений, предназначенных для осуществления лечебной деятельности и оснащённых необходимой мебелью, предметами ухода и аппаратурой. Отдельное от общего приёмного отделения больницы приёмно-смотровое помещение. Палаты-боксы для новорождённых на 2-3 койки с прозрачными перегородками, позволяющими просматривать боксы из коридора и соседних палат, площадью из расчета 6 м на 1 место. Индивидуальные палаты совместного пребывания матери с новорождённым, не нуждающимся в интенсивной терапии, площадью из расчета 9 м. Изоляторы с тамбуром, не менее двух на отделение. Процедурный и физиотерапевтический кабинеты, предназначенные исключительно для подготовки манипуляций. Помещения для проведения ультразвуковых и других функциональных исследований (при отсутствии переносной аппаратуры). Отдельный рентгеновский кабинет (при отделениях более 100 коек).

Помещения для стерилизации грудного молока и приготовления адаптированных смесей, состоящие из трёх отсеков: - для санитарной обработки детской посуды; - для стерилизации детских бутылочек, пастеризации и розлива грудного молока; - для хранения пастеризованного молока в специальном холодильнике. Комната для сцеживания грудного молока. Столовая и буфетная для матерей. Комната отдыха для матерей. Бельевая для хранения чистого белья; комната для сбора, подсчёта и упаковки использованного белья. Кабинет заведующего отделением, ординаторская для врачей, кабинеты старшей сестры и сестры- хозяйки. Гардеробные для верхнего платья и обуви, комнаты для переодевания (отдельные для матерей и персонала). Душевые (отдельные для матерей и персонала). Помещения для медицинского осмотра матерей и персонала (отдельные для матерей и персонала). Туалетные комнаты (отдельные для матерей и персонала). Подсобные помещения (для дезинфекции аппаратуры, хранения обработанной аппаратуры и др.).



Как выглядит недоношенный малыш Внешний вид и поведение новорожденного недоношенного ребенка зависят от его гестационного возраста (числа полных недель беременности к моменту рождения). Телосложение его весьма своеобразно: голова относительно велика, черепные швы часто открыты, малый и боковой роднички имеют большие размеры. У мальчиков яички могут быть не опущены в мошонку, а у девочек недоразвиты половые губы.роднички

Недоношенный новорожденный отличается рядом анатомических особенностей: вес его обычно ниже 2500 г; рост менее 45 см, а окружность головы, наоборот, на 3-4 см превышает окружность груди. Поэтому голова кажется большой по сравнению с туловищем, швы и роднички (малый в области темени и большой надо лбом) широкие; уши очень мягкие и плотно прилегают к черепу; кожа тонкая, обильно покрытая пушком, особенно на лице, щеках, лбу. Подкожножировой слой выражен незначительно. У глубоко недоношенных детей подкожный жировой слой полностью отсутствует. Тонкий голос, иногда подобный писку, является следствием недоразвития голосовых связок. Пупок расположен низко. Стенки сосудов бедны эластическими волокнами, вследствие чего во время родов могут возникать внутричерепные кровоизлияния.Пупок

Метод "кенгуру" Сегодня считается доказанным тот факт, что во время пребывания в стационаре недоношенному ребенку необходимо общение с матерью. Малыш должен слышать материнский голос, чувствовать ее тепло, а это достигается методом "кенгуру". Этот метод выхаживания недоношенных детей впервые был применен в тех бедных и слаборазвитых странах, где по чисто экономическим причинам не было средств обеспечить всех недоношенных детей кувезами, оснащенными оборудованием для поддержания постоянной температуры.

Суть метода состоит в том, что ребенок выхаживается, находясь в непосредственном контакте с кожей матери, у нее на груди и животе. Мама надевает свободную, расстегивающуюся спереди одежду, а на ребенка надеты подгузник и иногда шапочка. Малыш помещается между грудями, одежда застегивается во избежание потери тепла. Температура малыша контролируется медицинской сестрой или мониторами.

Исследования показали, что материнское тепло прекрасно согревает ребенка и температура его тела поддерживается на должном уровне. Дыхание также становится более правильным и стабильным, так же как и сердцебиение, и насыщение крови кислородом. Мало того, кожа новорожденного заселяется микрофлорой матери, что способствует процессам выздоровления. К этому методу выхаживания можно перейти, когда при относительно удовлетворительном состоянии малыш все еще нуждается в искусственной терморегуляции и наблюдении за сердцебиением и дыханием. В крупных родильных домах для недоношенных детей выделяют отдельные палаты, специально оборудованные и обслуживаемые наиболее квалифицированным персоналом. Там, где нет возможности выделить отдельную палату, перегородками отделяют наиболее хорошо освещенную и проветриваемую часть детской комнаты, которую утепляют и соответствующим образом оборудуют. Температура воздуха поддерживается в пределах 23-27°С, а в кроватке 25-30°С. Рядом с ребенком под одеяло для точного контроля кладут термометр.

"Тепличные условия" Сохранение оптимальной температуры помещения в первые дни жизни крайне важно не только для выживания, но и для дальнейшего полноценного развития недоношенных новорожденных, который позволяет еще недостаточно зрелому организму противостоять агрессивному воздействию внешних факторов среды, в связи с тем, что возможности терморегуляции ограничены. Обусловлено это относительно большей поверхностью кожных покровов в сравнении с массой тела, что приводит к значительной потере тепла. Недостаточность развития подкожного жирового слоя в сочетании с выраженной сетью сосудов кожи также способствует усиленной теплоотдаче. Потому недоношенные дети легко охлаждаются, а излишнее внешнее согревание быстро приводит к перегреванию, что создает определенные трудности в процессе ухода за ними. Данное обстоятельство послужило поводом к разработке систем медицинской техники, которые могли бы моделировать тепловой комфорт внешней среды, сравнимый с "материнским теплом", столь необходимым недоношенному ребенку для созревания.

В родильных домах и отделениях для недоношенных детей в специальных детских стационарах используют кувезы. Простейший из них имеет вид открытой сверху ванны с двойными стенками, между которыми циркулирует горячая вода (ее температура до 50-60°С). Новейшие модели имеют электрический нагрев воды с регуляцией ее температуры и влажности воздуха и с автоматической подачей кислорода. Инкубаторный (кувезный), с индивидуальным микроклиматом метод выхаживания является наиболее эффективным. Он характеризуется созданием физиологических условий с первых минут внеутробного существования. В кувезе поддерживаются оптимальная температура и влажность. Это позволяет уменьшить энергетические затраты ребенка на сохранение температуры тела, потерю жидкости через кожу и при дыхании.

Сроки пребывания в кувезе зависят от массы тела при рождении, зрелости и общего состояния ребенка. Дети с малой степенью недоношенности находятся в кувезе 2-4 дня или несколько часов, глубоко недоношенные дети с массой тела до 1500 г 8-14 дней, а с массой до 1750 г 7-8 дней.

Профилактика рахита и анемии в недоношенных детей: Для профилактики рахита с 810-го дня жизни назначают эргокальциферол (витамин D) в масляном или спиртовом растворе по МЕ в сутки на протяжении 25 дней (на курс МЕ) и препараты кальция. Вместо использования эргокальциферола можно провести УФО (25 сеансов). Для профилактики анемии целесообразно ввести в пищевой рацион ребенка с трехнедельного возраста микроэлементы. До грудного молока или смеси один раз в день добавляют миди сульфат (0,01 % раствор по 1 мл/кг веса) и кобальта сульфат (0,001 % раствор по 0,2 мл/кг веса) на протяжении 610 недель. Препараты железа (гемостимулин, лактат железа и др.) назначают с восьминедельного возраста на протяжении 35 мес.

Особенности вскармливания недоношенных Особенности вскармливания недоношенных обусловлены их повышенной потребностью в питательных веществах в связи с интенсивным физическим развитием, а также функциональной и морфологической незрелостью ЖКТ, в связи с чем пищу следует вводить осторожно. Даже глубоко недоношенных детей следует начинать кормить уже в первые часы жизни из-за катаболической направленности обмена веществ, гипопротеинемии и гипогликемии. При парентеральном питании кишечник ребёнка быстро заселяется условно-патогенной микрофлорой. Одновременно повышается проницаемость слизистых оболочек ЖКТ, что способствует генерализации инфекционного процесса. К парентеральному питанию прибегают только при крайне тяжёлых состояниях у глубоко недоношенных детей и на ограниченный период времени. Таким детям более целесообразно назначить круглосуточное капельное введение нативного материнского молока через назогастральный зонд.

Детям с гестационным возрастом менее 28 нед, а также всем недоношенным с СДР, слабым сосательным рефлексом грудное молоко вводят через желудочный зонд. При удовлетворительном общем состоянии и достаточно выраженном сосательном рефлексе кормление в первые 3-4 дня проводят через соску. Раньше этого срока прикладывать ребёнка к груди нецелесообразно, так как кормление грудью является для него тяжёлой физической нагрузкой и может привести к вторичной асфиксии или внутричерепному кровоизлиянию. Недоношенных с массой тела при рождении менее 1500 г прикладывают к груди с 3-ей недели жизни.

Расчёты питания производят в соответствии с потребностью организма ребёнка на 1 кг массы тела в сутки: 1-2-й день жизни - 30 ккал, 3-й день - 35 ккал, 4-й день - 40 ккал, далее ежедневно на 10 ккал больше до 10-го дня жизни; на 14-й день ккал, с 21-го дня жизни ккал. При определении объёма пищи следует учитывать индивидуальные особенности ребёнка: глубоко недоношенные дети со 2-го месяца иногда усваивают объём грудного молока, соответствующий ккал/кг.

Малышей обязательно осмотрит невропатолог, офтальмолог (проведёт исследования глазного дна) и отоларинголог, чтобы проверить слух ребёнка. Взять у таких деточек кровь, особенно из венок, очень проблематично. Ее не хватает для проведения полного обследования, потому не нужно удивляться наличию у ребёночка множество следов от проколов. Их можно обнаружить на пальчиках ручек и ножек, на локтевых сгибах и ручках. Это просто необходимость, которой никак не избежать. Почти всегда малышам назначают антибиотики, прописывают витамин Е и препараты для восстановления микрофлоры кишечника, назначают ноотропные препараты. Малышам каждые 3 часа измеряют температуры и кормят их, проводят гигиенические процедуры (меняют подгузники и пелёнки при необходимости). Следует помнить, что это делают медицинские сестра или нянечки. У них очень большая нагрузка, примерно малышей на одного человека, поэтому не следует удивлять появлению потницы или раздражений. Они не могут себе позволить проводить у малышей очень много времени. Поэтому очень часто, если малыш не кушает самостоятельно, ему ставят зонд и вводят питание через него. Персонал очень старается уделить внимание каждому ребёнку и не нужно относиться к ним слишком строго. Ведь именно от этих людей зачастую зависит жизнь и здоровье вашего ребёнка, и они сделают все, что могут. По-другому им просто нельзя.

Критерии выписки недоношенных детей из отделения. Выписывают недоношенного ребенка из отделения при достижении веса 2500 г при непрерывном нарастании веса, отсутствии заболеваний, устойчивой температуре тела. Сведения о выписанном ребенке передают в детскую консультацию по месту жительства в день выписки из больницы. Эпикриз из истории развития ребенка должен быть подробным и содержать: сведения анамнеза ребенка, описания его состояния при рождении и при поступлении, динамику состояния здоровья ребенка в отделении, методы вскармливания и проведенное лечение.


 zobiki.ru С чего начать свое дело - Информационный портал.
zobiki.ru С чего начать свое дело - Информационный портал.